CHIRURGIE MELANOMES ET AUTRES CANCERS DE LA PEAU
Mélanomes cutanés
La peau

La peau, forme une membrane souple et solide qui nous protège du monde extérieur. Riche en nerfs et en vaisseaux sanguins, elle nous permet d’interagir avec le monde extérieur et joue un rôle important de thermorégulation.
Elle est constituée de plusieurs couches : l’épiderme, le derme et l’hypoderme.
L’épiderme est la couche la plus superficielle. Il est lui-même composé de plusieurs couches : la couche cornée, la couche granuleuse, la couche épineuse et la couche basale. Il est formé par les kératinocytes qui contiennent la kératine, les mélanocytes qui synthétisent la mélanine, les cellules de Merkel (sensibilité) et les cellules de Langherans (immunité). Dépourvu de vaisseaux sanguins et de vaisseaux lymphatiques, il est nourri par le derme
Ibdipcan2015, CC BY-SA 4.0 <https://creativecommons.org/licenses/by-sa/4.0>, via Wikimedia Commons
Le derme est la couche fibreuse et élastique qui donne la solidité et la souplesse de la peau. Il contient des vaisseaux sanguins et lymphatiques ainsi que des fibres nerveuses. Il est le siège des follicules pileux, des glandes sébacées et sudoripares.
L’hypoderme est principalement composé d’adipocytes, cellules graisseuses qui procurent réserves d’énergie et isolation thermique.
Les mélanocytes de la peau sont des cellules présentes dans la couche basale de l’épiderme. Elles synthétisent la mélanine un pigment brun/noir qui donne la couleur de la peau et nous protège des rayons ultraviolets.
On trouve aussi des mélanocytes dans d’autres parties du corps : les yeux, les muqueuses (vaginales, buccales…) …
Développement du mélanome
La plupart des cellules de notre corps se multiplient de façon permanente. De nouvelles cellules viennent ainsi remplacer des cellules abimées, trop vieilles ou mortes. Les cellules de l’épiderme se forment à partir de la couche basale. L'épiderme se renouvelle complètement en l'espace de 25 à 45 jours. Au cours d'une vie, on « change de peau » environ 1200 fois.
Parfois, les cellules subissent un dérèglement qui les transforme en cancer. Elle se multiplient alors de façon anarchique et se développent sans aucun contrôle.
Le mélanome provient de la cancérisation des mélanocytes. La transformation cancéreuse peut survenir «spontanément», même dans des zones qui n’ont jamais exposées au soleil. Cependant, l’exposition aux rayons ultraviolets augmente considérablement le risque en provoquant des mutations des mélanocytes qui peuvent alors se transformer en mélanome.

Malignant melanocytes
Adapté de : Ibdipcan2015, CC BY-SA 4.0 <https://creativecommons.org/licenses/by-sa/4.0>, via Wikimedia Commons
Lymphatic vessels
Lorsque les cellules cancéreuses se limitent à l’épiderme, on parle de mélanome « in situ » et il n’y a pas encore de risque de métastase.
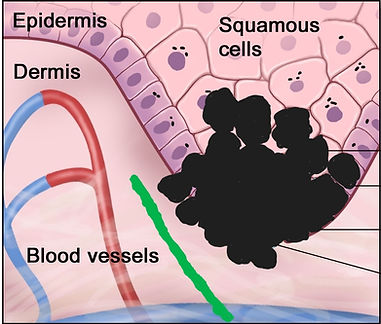
Malignant melanocytes
Lymphatic vessels
Si le mélanome n’est pas retiré, il envahit le derme sous-jacent et devient alors « invasif ».

Malignant melanocytes
Au fur et à mesure de son évolution, la tumeur sécrète des substances qui fait apparaître de nouveaux vaisseaux qui la nourrissent (néo-angiogenèse). Des cellules cancéreuses peuvent effracter la paroi des vaisseaux lymphatiques ou sanguins et partir ailleurs dans le corps pour donner des métastases.
Ces métastases se retrouveront surtout dans les ganglions lymphatiques les plus proches de la tumeur ou dans d’autres organes (principalement les poumons, le foie ou le cerveau).